
Diccionario Dermatológico
Información útil sobre términos dermatológicos
Es una enfermedad de la piel caracterizada por la inflamación crónica de las glándulas sebáceas, especialmente en la cara y en la espalda pudiendo aparecer desde pequeños granos rojizos (pápulas), blanquecinos (pústulas) en la cara, hasta lesiones profundas como quistes y nódulos. Las lesiones no inflamatorias son los comedones abiertos (puntos negros o espinillas) y los comedones cerrados (puntos blancos). Un tratamiento precoz evitará secuelas graves desde el punto de vista estético.
Lesión cutánea caracterizada por una excrecencia pediculada, filiforme o en forma de péndulo de piel normal o algo pigmentada. Se localiza en los pliegues cutáneos (párpados, cuello, axilas, debajo de las mamas e ingles) por el roce continuo o la fricción. No son contagiosos.
Su eliminación se realiza mediante crioterapia o electrocoagulación con excelentes resultados estéticos generalmente.
La alopecia androgenética es el nombre con el que se conoce a un tipo de calvicie y consiste en la disminución en cantidad y grosor del cabello hasta llegar al punto en que puede desaparecer, ya sea de forma temporal o permanente. Esta condición está determinada por las hormonas masculinas y por la herencia o factores genéticos. Suele comenzar en ambos sexos a los 20-30 años de edad, estableciéndose a los 40 años.
Los tipos de calvicie incluyen los siguientes:
-
Alopecia androgénica de patrón femenino: Se caracteriza por pérdida de cabello en la frente, en los laterales y, o la coronilla. La calvicie de patrón femenino rara vez provoca la pérdida total del cabello.
-
Alopecia androgénica de patrón masculino: La más frecuente. Suele ser una condición hereditaria y comenzar a cualquier edad. La pérdida de cabello suele comenzar al frente, a los lados o en la coronilla de la cabeza. Algunos hombres tienen una calvicie localizada o un retroceso de la línea de crecimiento del cabello, mientras que otros pueden perder la totalidad del pelo.
El tratamiento específico para la alopecia será determinado por su médico basándose en lo siguiente:
-
Su edad, su estado general de salud y su historia médica.
-
Grado de afectación.
-
Su tolerancia a determinados medicamentos, procedimientos o terapias.
-
Sus expectativas para la trayectoria de la enfermedad.
-
Su opinión o preferencia.
El cáncer de la piel es una enfermedad en la que se encuentran células cancerosas (malignas) en la piel procedentes de los diferentes componentes que la forman. Estas células se multiplican de forma incontrolada.
¿DÓNDE SE ORIGINA EL CÁNCER DE PIEL?
Hay varios tipos de cáncer que se originan en la piel. Los más comunes son el carcinoma basocelular que se origina a partir de las células basales y el carcinoma espinocelular que se origina a partir de los queratinocitos. A estos tipos de cánceres se les denomina cánceres de la piel no melanoma.
El melanoma es un tipo de cáncer que se origina en los melanocitos. No es tan común como el carcinoma basocelular o el carcinoma espinocelular, pero es mucho más grave.
¿QUÉ PERSONAS TIENEN MÁS RIESGO DE SUFRIR CÁNCER DE PIEL?
El cáncer de piel es más común entre las personas cuya piel es más blanca y han pasado mucho tiempo expuestas a los rayos solares o han sufrido quemaduras solares en la infancia. Este cáncer puede ocurrir en cualquier parte del cuerpo, pero es más común en las áreas con mayor exposición al sol como la cara, el cuello, las manos y los brazos.
¿CÓMO SE DISTINGUE EL CÁNCER DE PIEL?
El aspecto del cáncer de la piel puede variar. El signo más común del cáncer de piel es un cambio en el aspecto de esta, como por ejemplo una elevación o una herida que no sana de largo tiempo de evolución. A veces puede aparecer como una pequeña protuberancia de apariencia suave y brillante de color rojo o marrón rojizo. El cáncer de la piel también puede aparecer como una mancha roja áspera o escamosa. Indudablemente no todos los cambios en la piel significan que usted tiene cáncer, sin embargo, es recomendable ver al médico cuando note algún cambio.
¿CÓMO SE DIAGNOSTICA EL CÁNCER DE PIEL?
Como la mayoría de los cánceres, el cáncer de la piel se trata mejor cuando se detecta pronto. Si usted tiene una mancha o protuberancia en la piel, el médico puede extraerla para analizar el tejido en el microscopio. Este procedimiento se conoce como biopsia. La biopsia generalmente puede llevarse a cabo en el consultorio médico. Antes de la biopsia, a usted se le administrará un anestésico local para dormir el área durante un período corto.
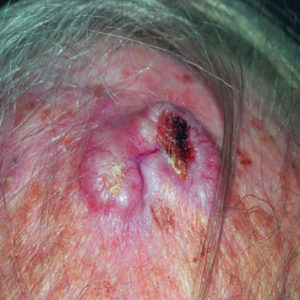
¿EN QUÉ CONSISTE EL CARCINOMA BASOCELULAR?
El carcinoma basocelular es el tipo más común de cáncer de piel no melanoma. Por lo general se da en áreas de la piel que han estado expuestas al sol. A menudo este cáncer aparece en forma de un abultamiento con una apariencia suave y nacarada. Existe otro tipo de este cáncer que tiene un aspecto de cicatriz, y es firme al tacto. Los cánceres de células basales pueden diseminarse a los tejidos de alrededor del cáncer, pero por lo general no se diseminan a otras partes del cuerpo.
¿EN QUÉ CONSISTE EL CARCINOMA ESPINOCELULAR?
El carcinoma espinocelular también se observa en áreas de la piel que han estado expuestas al sol. A menudo se ve en la parte superior de la nariz, la frente, el labio inferior y las manos. También pueden aparecer en áreas de la piel que se han quemado o han estado expuestas a productos químicos o a radioterapia. Por lo general este cáncer aparece como un abultamiento rojizo y duro. A veces el tumor puede tener un aspecto escamoso, o puede sangrar y desarrollar una costra.
El carcinoma espinocelular puede diseminarse a los nódulos linfáticos cercanos. Los nódulos linfáticos son estructuras pequeñas que se encuentran en todo el cuerpo y cuya función es producir y almacenar células que combaten la infección y los cánceres.
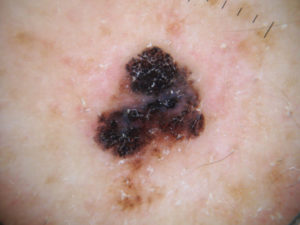
¿QUÉ ES EL MELANOMA?
Es el tumor maligno de la piel que deriva de las células que producen pigmento (melanociticos). Se describirá posteriormente.
¿CÓMO SE TRATA EL CÁNCER DE PIEL?
La mayoría de los cánceres de la piel pueden curarse. La probabilidad de recuperación y elección del tratamiento adecuado dependerán del tipo de cáncer de piel que tenga. Se emplean principalmente tres clases de tratamientos: CIRUGÍA (extracción del cáncer), el más comun; QUIMIOTERAPIA (uso de medicamentos para eliminar las células cancerosas); RADIOTERAPIA (uso de rayos X para eliminar las células cancerosas).
¿CUÁL ES EL PRONÓSTICO DEL CÁNCER DE PIEL?
En la mayoría de los casos si se detecta pronto y se extirpa correctamente el pronóstico es excelente, debiendo someterse a revisiones periódicas para controlar la aparición de nuevas lesiones realizando una protección solar adecuada. El melanoma es el cáncer de pronóstico más serio, no obstante si se extirpa en fases iniciales la supervivencia es muy elevada y el pronóstico similar al resto de los cánceres de piel.
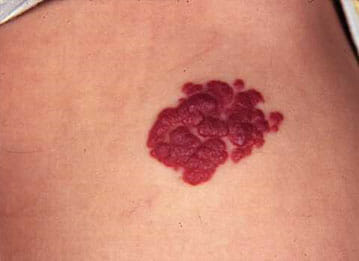
Pequeño tumor cutáneo situado en el ano o en los órganos genital. La clásica verruga genital o condiloma acuminado (vegetaciones venéreas, coliflores. crestas de gallo) son excoriaciones papiliformes, contagiosas y autoinoculables que constituyen, a veces, masas de gran tamaño; están favorecidas por la irritación local y obedecen al mismo virus papiloma que las verrugas.
Su extirpación debe ser lo más precoz posible dado su carácter infeccioso y por tanto contagioso a la pareja sexual. Algunos serotipos de este virus tienen capacidad oncogénica (cancerígena). El condiloma chancroso del ano es una tumefacción resultante del adosamiento de los dos bordes de la ulceración plegados en hojas de libro.
La criocirugía o tratamiento de lesiones cutáneas mediante nitrógeno líquido es una técnica que permite mejorar o curar determinados procesos cutáneo mucosos. A los pocos minutos del tratamiento se observará inflamación local en la zona tratada que llegará a su máximo a los 2-4 días, esta inflamación desaparece en 48-72 horas.
Entre las 12 y 24 horas se pueden formar ampollas que pueden ser hemorrágicas, esta reacción cutánea es habitual en toda lesión tratada con crioterapia. La cura de la zona tratada se deberá realizar con un antiséptico 2 veces al día y evitará mojar la zona.
La dermatitis atópica, también llamada eczema, es un desorden de la piel hereditario y crónico que afecta con frecuencia a los bebés o a los niños pequeños, y puede persistir hasta que el niño alcanza la adolescencia o la edad adulta. El eczema provoca picor, enrojecimiento y descamación de la piel.
Los padres con eczema, rinitis alérgica o asma, tienen más probabilidades de tener hijos con eczema atópico. La condición puede agravarse debido a la acción de diferentes desencadenantes como sustancias irritantes ambientales, alergias y estrés.
El eczema tiende a agudizarse en épocas de estrés, cuando la temperatura es extremadamente elevada o baja, humedad elevada, cuando el paciente sufre una infección bacteriana o cuando la piel resulta irritada por el contacto con tejidos (lana) o detergentes. Entre los niños que tienen eczema, el 65 por ciento muestra signos de eczema en el primer año de vida y el 90 por ciento en los 5 primeros años.
¿Qué es el eczema?
El eczema se manifiesta con picazón (prurito) y sequedad crónica de la piel. Por lo general, los síntomas aparecen sólo durante ciertos períodos, mientras que el resto del tiempo la piel está normal. Existen muchas causas que pueden originar el eczema: alergia, irritantes, eczema atópico, seborreico, etc. Para cada uno de ellos existen diferentes tratamientos. Entre los síntomas del eczema figuran los siguientes:
-
Piel está constantemente reseca.
-
Areas rojas, con picor, que suelen empeorar durante el invierno.
-
El área afectada puede ponerse húmeda y exudar si el paciente se rasca.
-
Localización: entre los niños pequeños es más común en la parte interior de los codos, así como en las muñecas y detrás de las rodillas; también puede aparecer en el cuello, los tobillos, los pies y en otras áreas del cuerpo. En niños mayores puede aparecer en las manos, pies y párpados; en los bebés a veces empieza en las mejillas.
-
Después de un tiempo la piel puede cambiar de color y volverse más gruesa.
-
Después de un tiempo la piel puede cambiar de color y volverse más gruesa.
¿Cuál es la causa del eczema?
Se desconoce la causa del eczema, pero parecen existir factores hereditarios. Muchas personas con eczema atópico también tienen alergias (como rinitis o asma) o pueden desarrollarlas.
El eczema suele manifestarse Cuando la piel entra en contacto con alguna sustancia irritante, como jabón o cloro, uando la piel está expuesta al agua por mucho tiempo sin que se aplique una crema hidratante a continuación o cuando hay cambios de estación o en la humedad del aire.
¿Cuáles son los síntomas del eczema?
La distribución del eczema puede variar con la edad. En bebés y niños pequeños, el eczema suele localizarse en la cara, la parte externa de los codos y en las rodillas. En los niños mayores y adultos, en cambio, tiende a manifestarse en manos y pies, brazos y en la parte posterior de las rodillas (zonas de pliegues).
A continuación, se enumeran los síntomas más comunes del eczema. Sin embargo, cada persona puede experimentarlos de una forma diferente. Los síntomas pueden incluir:
-
Piel extremadamente seca con picor.
-
Pequeños bultos en la piel o erosiones que exudan al rascarse.
-
Enrojecimiento e inflamación de la piel.
-
Engrosamiento de la piel (en el caso de eczema crónico).
El rascado y frotamiento excesivos pueden rasgar la piel y provocar una infección. Los síntomas de eczema pueden parecerse a los de otras enfermedades de la piel. Siempre consulte a su dermatólogo para asegurar el diagnóstico.
Tratamiento del eczema
El tratamiento específico del eczema será determinado por su dermatólogo basándose en lo siguiente:
-
Su edad (o la de su hijo), su estado general de salud y su historia médica.
-
Nivel de gravedad.
-
Su tolerancia (o la de su hijo) a determinados medicamentos, procedimientos o terapias.
-
Sus expectativas para la trayectoria de la reacción.
-
Su opinión o preferencia.
No existe cura para el eczema. Los objetivos del tratamiento consisten en reducir el picor e inflamación de la piel, hidratar la piel y prevenir las infecciones.
Control de los síntomas de eczema
Las siguientes son sugerencias para el control del eczema:
-
Evite el contacto con agentes irritantes, según lo indique su dermatólogo.
-
Tome baños o duchas cortos con agua tibia. Tras el baño, secar suavemente con una toalla, sin frotar, para quitar el exceso de agua y dejar la piel un poco húmeda.
-
Emplee buenas técnicas de cuidado de la piel.
-
No utilice jabones fuertes. Solicite a su dermatólogo que le recomiende una marca.
-
Vístase con ropa ligera – el sudor puede empeorar el eczema.
-
Utilice lociones hidratantes al menos una vez al día. Solicite a su dermatólogo que le recomiende una marca.
-
Evite rascar el área afectada.
-
Disminuya al mínimo el estrés.
Se trata de una técnica sencilla, no invasiva, indolora, que mejora el diagnóstico clínico de las lesiones cutáneas, especialmente las pigmentadas (lunares y manchas). Para visualizar algunas lesiones dermatológicas es de especial interés disponer de herramientas que faciliten dicha tarea y que permitan visualizar estructuras de la piel no identificables a simple vista.
La dermatoscopia, aunque inicialmente desarrollada para mejorar el diagnóstico del melanoma, resulta eficaz también en la evaluación de otros procesos cutáneos, y se ha convertido en una técnica diagnóstica imprescindible en la consulta del dermatólogo.
El instrumento empleado en esta técnica se denomina dermatoscopio y ha supuesto un gran avance en la detección precoz del cáncer de piel. Proporciona una imagen ampliada y más nítida de la lesión dermatológica a estudiar. Emplea un sistema de magnificación con una fuente de luz polarizada que ilumina la piel y permite transparentar las capas más superficiales de la piel y aumentar de 10 a 400 veces la imagen. Gracias a la dermatoscopia se pueden determinar las características de la lesión e indicar un tratamiento o la necesidad de alguna otra exploración complementaria más compleja como la biopsia.
El eccema de manos cursa con sequedad, descamación y en ocasiones formación de grietas, tanto en la palma, como en el dorso de la mano y en los dedos. Aparece habitualmente en personas con atopia. Se podrían diferenciar dos tipos: eccema irritativo (es el que se produce por agentes corrosivos como jabones fuertes, disolventes, etc) y el alérgico (para su identificación se realizan la prueba del parche o pruebas epicutáneas). Para controlar mejor el proceso es importante tener en cuenta los siguientes aspectos:
-
En ocasiones el eccema de manos tiene su origen en una verdadera alergia a determinados materiales, por lo que es importante hacer un estudio de alergia de contacto mediante test del parche para descartar una posible sensibilización.
-
Hay que tener en cuenta que en la mayoría de los casos el tratamiento pautado por su especialista aliviará las molestias y alargará los periodos de mejoría, pero no podrá impedir de modo definitivo la aparición de nuevos brotes de lesiones.
-
Las lesiones del eccema de manos empeoran por el contacto con sustancias irritantes. En consecuencia debe evitar tocar detergentes, jabones, cítricos, algunas hortalizas,...
-
Se aconseja usar guantes de algodón bajo unos guantes protectores de goma, nunca éstos directamente sobre la piel.
-
No olvide secar bien sus manos y revisar sustancias retenidas (incluso agua) debajo de los anillos.
-
La hidratación con cremas grasas es imprescindible para mantener la flexibilidad de la piel y evitar la aparición de sequedad y grietas.
-
Al menor síntoma que anuncie el inicio de un nuevo brote (enrojecimiento, picor, descamación evidente), comenzará a aplicarse el tratamiento específico aconsejado por el especialista.
Método quirúrgico empleado para coagular y cortar pequeñas lesiones cutáneas usando corriente eléctrica de alta intensidad.
Se caracteriza por vesículas (ampollas pequeñas) agrupadas en racimo. Unas horas antes, suele haber escozor o picor en la zona. Las vesículas se rompen de forma espontánea o como resultado de un traumatismo mínimo y se forman costras que se caen y dejan sólo una piel ligeramente roja. Aunque la infección primaria cicatriza completamente y rara vez deja una cicatriz, el virus que lo causó permanece en el cuerpo en las células nerviosas, en un estado de descanso hasta que se presente un estímulo que le haga migrar nuevamente a la piel. puede causar vesículas o ampollas en cualquier parte de la piel de una persona. Generalmente aparecen alrededor de la boca, nariz, en los glúteos y los genitales. Los infecciones por el VHS son muy molestas porque pueden producir múltiples recidivas.
Muchas personas no vuelven o presentar otro brote o recurrencia. Otras lo presentan en el mismo lugar o en un lugar cercano al anterior. Las infecciones pueden recidivar en semanas o en meses, aunque, estas recidivas, tienden a ser menos severas que las infecciones primarias. Factores precipitantes o predisponentes pueden ser: fiebre, estrés, exposición sol y menstruación. Sin embargo, para muchos, la recurrencia es impredecible y no tiene causa reconocida.
Se distinguen dos tipos de virus del herpes simple: el VHS 1 es el más común y afecta generalmente a labios, la boca, nariz, barbilla o mejillas y el tipo 2 que es de trasmisión sexual y aparece en zona genital o de contacto.
¿CÓMO SE PREVIENE EL CONTAGIO?
Si empieza a sentir prurito (picor), ardor o sensación de quemadura esto significa que tiene un brote por herpes y debe cuidarse de no contagiar a otras personas. Si la molestia es en la boca debe evitar besar y compartir tazas o lápiz de labios. Si las modestias son en el área genital entonces debe evitar relaciones sexuales tanto durante el período de síntomas como durante la presencia de lesiones activas. No debe compartir las toallas y la ropa.
Manifestación de la infección por Virus Varicela-Zoster. La forma cutánea se presenta con lesiones vesiculosas (pequeñas ampollas) que causan picor siguiendo líneas imaginarias cutáneas llamadas dermatomas. Generalmente se presentan en el tronco y suelen esta precedidas en las horas previas de picor sin lesión aparente. Curan tras convertirse en costra y en algunos casos dejan pigmentación la temida neuralgia postherpética.
¿Qué es la hiperhidrosis?
Se conoce como hiperhidrosis aquella situación en la cual se produce un exceso de sudoración superior al normal. La hiperhidrosis puede afectar a toda la superficie corporal o sólo estar localizada en axilas, palmas o plantas.
¿Cuándo aparece la hiperhidrosis?
En ocasiones la hiperhidrosis se da en la adolescencia y puede afectar a varios miembros de una familia. Pero a veces se inicia en la edad adulta sin conocerse la causa. Generalmente se desencadena por un aumento de la temperatura ambiental, ejercicio, fiebre, situaciones de ansiedad o incluso por alimentos como la comida rica en especias. Habitualmente se reduce por la noche, pero puede estar presente a lo largo de todo el día.
¿Cómo se manifiesta la hiperhidrosis?
La hiperhidrosis puede llegar a ser muy molesta. Si se afectan las axilas puede manchar llamativamente la ropa e incluso desteñirla. El sudor en las manos es molesto para saludar y en ocasiones se dificultan tareas como la de la escritura. A nivel de los pies es frecuente el desarrollo de infecciones secundarias como la tiña pedis (pie de atleta) o el desarrollo de eczema.
¿Se cura la hiperhidrosis?
En la actualidad no se puede hablar de cura de la hiperhidrosis, sin embargo, existen varias medidas que pueden ayudar a reducirla.
¿Cuáles son las medidas que pueden ayudar a reducir la sudoración?
En ocasiones es útil utilizar polvos de talco, especialmente en las hiperhidrosis moderadas localizadas a nivel de pies, pliegues submamarios y otros pliegues cutáneos. El lavado frecuente con jabones puede reducir las molestias producidas por la sudoración, pero los jabones pueden ser causa de dermatitis. Es aconsejable no utilizar el mismo calzado dos días seguidos, permitiendo que entre su uso pueda secarse bien la piel y plantillas, lo cual alarga su duración.
¿Cómo se deben de emplear los desodorantes?
Es aconsejable utilizar desodorantes bien en spray, barra o loción que estén compuestos a base de sales de aluminio. Estos desodorantes es mejor aplicarlos cuando la piel está bien seca después de una ducha más bien fría, especialmente antes de acostarse. Inicialmente deben utilizarse cada noche durante unas semanas y posteriormente sólo dos veces a la semana. Los productos más concentrados pueden ocasionar algo de irritación.
¿Cuál es el tratamiento de la hiperhidrosis?
-
Iontoforesis: Se trata de hacer pasar una corriente eléctrica de bajo voltaje a través de la superficie cutánea, lo que provoca una reducción de la producción de sudor por parte de las glándulas sudoríparas.
-
En casos de hiperhidrosis resistentes a todos los tratamientos puede plantearse la realización de un tratamiento quirúrgico que consiste en la extirpación de las glándulas sudoríparas o en la realización de una simpatectomía.
-
Simpatectomía: Es el tratamiento de elección en los casos de hiperhidrosis palmar intensa. En la actualidad, dicho tratamiento se realiza por medio de la técnica de videotoracoscopia. Este tratamiento presenta una elevada eficacia -por encima del 90%-, con resultados que se mantienen a largo plazo.
Podemos distinguir dos tipos de machas pigmentadas por su frecuencia e importancia: el léntigo y el melasma
¿Qué es un léntigo?
El léntigo es una hiperpigmentación que se presenta como pequeñas manchas en la piel, color marrón o negro, bien delimitadas que traduce un aumento de los melanocitos intraepidérmicos. Se deben distinguir tres formas: léntigo simple, léntigo solar y léntigo maligno. Este último se considera una forma de melanoma.
El léntigo simple aparece en la infancia y no guarda relación con la exposición solar. Afecta a todas las razas y a los dos sexos por igual. Clínicamente se presentan como lesiones planas pardas, cuya tonalidad oscila entre el negro y el marrón claro, redondeadas u ovales, de bordes regulares y de coloración homogénea. Suelen medir menos de 5 mm y pueden afectar a cualquier región de la superficie cutánea y a las mucosas, sin predilección por las zonas expuestas a las radiaciones solares.
Sin embargo, el léntigo solar sí guarda relación con la fotoexposición, por lo que suele localizarse en las zonas más insoladas (cara, miembros superiores). El léntigo solar, también llamado léntigo senil, es una mancha plana, de color amarillo claro, marrón claro o marrón oscuro, uniforme, de mayor tamaño que el léntigo simple, suele medir de 1 a 3 cm, de contornos irregulares, aunque bien delimitados. Aparece en personas de edad avanzada, en zonas fotoexpuestas (cara, manos y antebrazos), generalmente asociada a otras manifestaciones cutáneas de fotoenvejecimiento. Suelen ser múltiples, crecen con lentitud y tienen tendencia a confluir. Cuando no se perciban a simple vista se pueden visualizar con luz de Wood. Tras cesar la exposición a la radiación solar, pueden aclararse ligeramente, sin embargo algunos persisten indefinidamente.
El léntigo maligno es un tipo de melanoma in situ, es decir localizado y superficial. Debe acudir a un dermatólog para su valoración y extirpación precoz para que no profundice.
El melasma se caracteriza por el desarrollo de una pigmentación moteada o en parches que aparece de forma lenta y que desaparece con el tiempo.
¿Qué es el melasma?
Es especialmente frecuente en las mujeres jóvenes afectando a la frente, mejillas y labio superior. Es más frecuente en las personas de piel oscura que en las de piel clara. En lenguaje popular con frecuencia se le denomina la máscara del embarazo y también se le llama cloasma. Por lo general estas manchas son más visibles en las épocas de sol, en verano y después de un embarazo desapareciendo a los pocos meses. Nuevos embarazos pueden intensificar la pigmentación.
¿Cuáles son las causas del melasma?
Además del embarazo existen otras causas que pueden desencadenar una pigmentación como son la utilización de medicaciones anticonceptivas, tanto por vía oral como en inyecciones. También puede observarse en personas sanas, sin que exista ningún factor desencadenante, asumiéndose que es el resultado de discretas alteraciones hormonales.
Otros factores como la utilización de cosméticos con perfumes o jabones desodorantes también pueden desencadenar el melasma.
¿Cuál es el tratamiento del melasma?
El tratamiento incluye la reducción de los factores desencadenantes, si se está tomando medicación anticonceptiva debe considerarse su eliminación, sin embargo los efectos beneficiosos observados por no tomar la medicación anticonceptiva pueden tardar mucho tiempo en verse.
Es muy importante la utilización de filtros solares, debiéndose utilizar filtros de alta potencia, o maquillajes que tengan incorporados los filtros solares.
Deben evitarse jabones abrasivos siendo más aconsejable utilizar un jabón muy suave.
¿Son eficaces las cremas despigmentantes?
Las cremas despigmentantes contienen hidroquinona, lo cual inhibe la formación de pigmento. Las cremas despigmentantes deben aplicarse durante largos períodos de tiempo, incluso más de 6 meses. Durante ese tiempo debe utilizarse de forma conjunta un filtro solar de alta potencia. Si utiliza un filtro solar es mejor utilizar primero la crema despigmentante y sobre ella, el filtro solar.
¿Cómo deben de usarse las cremas despigmentantes?
Por lo general estas cremas es mejor utilizarlas una vez al día durante unos días para ver si se toleran. Es mejor utilizarlas en una zona pequeña de la cara y si se toleran pasar a aplicarlas en todas las zonas manchadas. Es aconsejable evitar su utilización en las zonas de piel normal ya que también podría blanquearlas.
Si se utilizan cremas despigmentantes conteniendo hidroquinona y si toleran bien, se puede utilizar de forma conjunta cremas que contienen ácido retinoico. Las cremas de ácido retinoico siempre causan un cierto grado de irritación en la piel, por lo que es mejor utilizar poca cantidad y pocos días.
En oacasiones se emplean peelings despigmentantes combinados con otros tratamientos tópicos para potenciar el efecto.
Otras cremas blanqueadoras incluyen las compuestas a base de ácido azelaico. Este ácido inhibe la formación de pigmento y también mejora las lesiones de acné.
¿Qué es una micosis cutánea?
Se denomina micosis cutánea a la infección de la piel por hongos. Los hongos viven en la capa superficial de la piel (constituida por células muertas) de las zonas húmedas del cuerpo, como por ejemplo entre los dedos de los pies, la ingle y debajo del pecho. Cuando se produce una infección por los mismos, se pueden observar en la mayoría de los casos rojez con descamación y prurito leve.
Otros tipos de infecciones por hongos penetran en mayor profundidad y pueden ser causa de picor, inflamación, ampollas y descamación.
Algunas de las infecciones micóticas más frecuentes de la piel son:
-
La candidiasis, llamada a veces moniliasis o infección por levaduras, es una infección provocada por una levadura en la piel o las membranas mucosas. Si bien la Candida es normalmente un habitante inofensivo del sistema digestivo y la zona vaginal, puede causar infección cuando la piel está dañada, en condiciones de calor y humedad o cuando el sistema inmunológico está deprimido. También los antibióticos pueden facilitar la infección, porque destruyen las bacterias que se encuentran normalmente en los tejidos y, como consecuencia, permitien una proliferación excesiva de Candida.
-
Pie de atleta (tinea pedis o tiña de los pies): Infección común que afecta mayormente a los varones adolescentes y adultos. Los casos de niños prepúberes son menos frecuentes. Las causas favorecedoras incluyen sudoración, secado deficiente de los pies después de nadar o bañarse, medias y zapatos ajustados y un clima caluroso. Los síntomas del pie de atleta pueden incluir:
- Blanqueamiento de la piel entre los dedos de los pies.
- Descamación de los pies.
- Erupción con picor en los pies.
- Ampollas en los pies.
-
Pitiriasis versicolor: es una infección cutánea micótica frecuente caracterizada por la presencia de placas más claras u oscuras que el resto de la piel. Las placas suelen aparecer en el pecho o en la espalda e impiden que toda la piel se broncee por igual. Si bien es más frecuente en la adolescencia y a principios de la edad adulta, puede presentarse en cualquier época de la vida. El único síntoma de la P. versicolor suele ser la aparición de placas de color blanco o marrón claro. Las placas pueden presentar una descamación leve, pero rara vez pican o duelen.
El diagnóstico generalmente se basa en la historia médica, examen físico y pruebas complementarias microbiológicas.
El molusco contagioso es una enfermedad vírica de la piel que provoca la aparición de pequeñas protuberancias de color rosado o piel. No presenta riesgo alguno y no suele tener otros síntomas. El virus se aloja dentro de la protuberancia y no es muy contagioso. Después de un tiempo, las protuberancias suelen desaparecer.
¿Qué provoca el molusco contagioso?
El molusco contagioso es provocado por un poxvirus. Si bien es más frecuente entre niños y adolescentes, también puede afectar a los adultos.
¿Cuáles son los síntomas del molusco contagioso?
Las protuberancias son pequeñas y suelen ser de color rosado. Cuando transcurre el tiempo, tienden a tener una depresión en el centro. En los niños las lesiones varían de dos a 20 o más. Las lesiones generalmente se presentan en grupos o racimos. No son dañinas, pero pueden provocar preocupaciones de tipo estético si aparecen en la cara u otras partes visibles del niño.
¿Cómo se diagnostica el molusco contagioso?
El diagnóstico del molusco contagioso se suele establecer con el examen físico y la historia médica completa del niño. Las lesiones tienen características que les son propias, por lo que el examen físico suele ser suficiente para dar el diagnóstico. No es habitual indicar otros exámenes.
Tratamiento del molusco contagioso
El tratamiento específico del molusco contagioso será determinado por el médico de su niño basándose en lo siguiente:
-
La edad de su hijo, su estado general de salud y su historia médica.
-
Lo avanzada que esté la enfermedad.
-
La tolerancia de su hijo a determinados medicamentos, procedimientos o terapias.
-
Las expectativas para la trayectoria de la enfermedad.
-
Su opinión o preferencia.
En la mayoría de los casos, las lesiones se curan sin tratamiento en un período de seis a nueve meses. Otras opciones de tratamiento pueden incluir las siguientes:
-
Extracción de las lesiones.
-
Aplicación de medicamentos tópicos (para acelerar la cura de las lesiones).
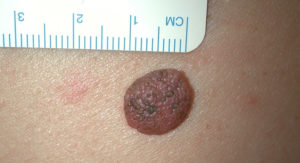
Son pequeñas manchas producidos por la acumulación de melanina. Pueden aparecer desde el nacimiento (nevus melanocíticos congénitos) o a lo largo de la vida (nevus melanocíticos adquiridos).
Los lunares deben ser valorados por un dermatólogo para discernir si se trata de un lunar benigno o un melanoma. La exploración visual y el estudio dermatoscópico (dispositivo similar a una lupa de gran precisión) apoyan la decisión de ir siguiendo una lesión o indicar su extirpación para examinarla al microscopio. Algunos, pueden ser extirpados por motivos estéticos y la técnica dependerá del tipo de lunar siempre diagnosticado previamente por un dermatólogo.
En nuestra sociedad, unas uñas bien cuidadas y formadas son muy importantes puesto que son parte de la imagen que transmitimos a otras personas. Las onicopatías causan incomodidad, dolor y frustración al paciente. Por esta razón, son unas de las causas más comunes por los que los pacientes consultan a un dermatólogo.
Una de las enfermedades que afectan a las uñas son las infecciones. En frecuencia, las más comunes son los hongos. Estos son más frecuentes en las uñas de los pies, pero pueden aparecer también en las manos. Las uñas toman un color amarillento y su aspecto es quebradizo y se despega de su base (onicolisis). La afectación por bacterias se caracteriza por causar irritación, edema y secreción de pus en la base y en los lados de las uñas. Cuando toda la periferia de las uñas está afectada, esta tiende a crecer de una forma anormal, muchas veces con líneas en la superficie. Las verrugas víricas también son una de las causa frecuente de deformidad de la lámina ungueal.
Esta condición es muy común en personas que mantienen sus manos en agua durante mucho tiempo a lo largo del día, como cocineros, amas de casa.... y puede llegar a ser tan severo que incapacite a la persona a realizar una vida normal.
El traumatismo de las uñas es frecuentemente un problema en las personas que trabajan mucho con sus manos. Los golpes en las uñas pueden provocar que se caigan o que se acumule sangre debajo de ellas. Esto puede ser bastante doloroso.
Existen muchas otras enfermedades que afectan a las uñas, como por ejemplo la psoriasis, que puede afectar a toda la superficie corporal debiendo hacer un enfoque terapéutico global y no sólo de la uña. . Algunos medicamentos pueden producir alteraciones ungueales: cambio de color, debilidad y separación de la base. Cuando esto sucede se suspende el medicamento y todo vuelve a su estado normal.
Los cosméticos son muy importantes en el cuidado de las uñas. Aunque el uso de esmalte y de uñas postizas en general es seguro, algunos pueden causar alergias; además, de la posibilidad de infección debajo de la uña postiza. Si esto pasa, se debe quitar la uña postiza y comenzar un tratamiento de inmediato por su Dermatólogo.
¿Qué es un peeling?
El peeling químico es una técnica utilizada para mejorar el aspecto del cutis. Consiste en la eliminación de distintas capas de la epidermis mediante la aplicación de un agente químico irritante o cáustico. Esto produce una renovación de las capas de la piel siendo sustituidas por otras nuevas de mejor calidad, con menos manchas y arrugas y mejor textura.
¿Cuáles son los tipos de peelings?
El peeling puede ser físico o químico, y según el agente utilizado se obtienen distintos beneficios. Entre ellos el aumento del colágeno que mejora las arrugas, despigmentación de manchas o el control sobre la grasa y bacterias en las pieles acneicas.
¿Para qué se usan los peelings?
Se usan para mejorar el aspecto de la piel dañada por el sol, para la rosácea, disminuir arrugas, mejorar las cicatrices de acné o varicela y decolorar o eliminar manchas. Dependiendo del poder de penetración de la sustancia química se eliminarán más capas de piel. A mayor profundidad, mayores efectos pero también más riesgos. Aunque el peeling está indicado en casos de envejecimiento fisiológico o solar y para el tratamiento de manchas y acné, también puede emplearse como un medio para “mantener una piel sana, tersa, libre de impurezas y luminosa”.
¿Qué sustancias se emplean para los peelings?
Entre las sustancias empleadas en el peeling se encuentran el fenol y los ácidos glicólico, tricloracético, salicílico y kójico. La elección de estas sustancias dependerá del objetivo del tratamiento (despigmentante, antiacneico o antiarrugas). En todo caso se consigue mejorar la calidad de la piel y la producción de colágeno y elastina.
¿Cuántos tipos de peelings químicos existen?
Hay 3 tipos de peeling según la profundidad de su efecto:
-
Peeling superficial: Cierra los poros, atenúa las cicatrices originadas por el acné y las arrugas finas. Además, aporta uniformidad al tono de la piel y un aspecto más juvenil y saludable. Este tipo de peeling ayuda a controlar el acné, las foliculitis y las secreciones sebáceas, y pone a la piel en mejores condiciones para recibir cualquier tipo de tratamiento dermatológico. Los peelings superficiales se realizan fundamentalmente con alfa-hidroxiácidos (ácido glicólico), ácido tricloroacético (10-15%), la solución de Jessner, la pasta de Unna y la nieve carbónica.
-
Peeling medio: está indicado en el caso de envejecimiento solar o tóxico ya que actúa sobre las arrugas finas y de profundidad media y para controlar las manchas producidas por el sol. También se emplea como paso previo o complemento de muchos tratamientos como la microdermoabrasión, lifting o rellenos. Para los peelings medios se emplean mascarillas de ácido tricloroacético al 11 y 16%, la solución de ácido tricloroacético del 35% al 50% o la solución del fenol al 88%.
-
Peeling profundo: Con resultados espectaculares, el peeling profundo consigue actuar sobre las arrugas superficiales, medias y profundas, eliminar manchas solares y queratosis. Asimismo, produce la retracción de la piel, lo que ayuda a mejorar notablemente los problemas de flaccidez. El más empleado es la solución de Baker-Gordon a base de fenol.
¿Cuáles son las indicaciones más importantes antes de realizar el peeling?
-
Avisar a su médico en caso de que esté embarazada o pueda estarlo así como en caso de que realice lactancia materna.
-
Advertir del uso de cremas de ácido retinoico no prescritas por su dermatólogo o de la realización previa de peelings, implantes, maquillaje permanente o cirugía reciente.
-
Si ha empleado isotretinoína oral en los últimos 6 meses, debe de esperar para la realización del peeling ya que pueden aparecer efectos indeseables.
-
En caso de que haya sufrido un herpes en las últimas dos semanas o de que presente historia de herpes de repetición debe de advertirlo ya que el peeling puede provocar una reactivación del mismo en caso de que no se prevenga.
-
Antes de la realización del peeling debe evitar el uso de rayos UVA o exposiciones extensas al sol.
-
Avisar de los fármacos que esté utilizando antes de realizar el peeling.
-
Es recomendable evitar en la semana previa a la realización del peeling la realización de limpiezas de cutis, uso de esponjas abrasivas o depilaciones.
¿Cuánto tiempo dura la aplicación del peeling?
Depende de la extensión tratada y de la sustancia empleada. Varía entre 10 minutos y 2 horas.
¿Cada cuánto tiempo debe de hacerse un peeling?
La periodicidad del peeling también dependerá del objetivo del tratamiento así como de la sustancia empleada. En los peelings para aportar luminosidad al rostro se realizan entre cuatro y ocho sesiones semanales o quincenales. Una vez obtenidos los resultados deseados se hace una sesión de mantenimiento cada cuatro o seis semanas. Cuando la intervención en la piel es profunda, las sesiones se espacian más en el tiempo y el tratamiento completo se repite una vez al año. Si el peeling es muy profundo no suele repetirse en años.
¿Cuál es la sensación que se nota al hacerse un peeling?
Durante el procedimiento se puede notar una leve sensación de picor más intensa cuanto más profundo sea el peeling. De forma excepcional puede aparecer lagrimeo, enrojecimiento, inflamación y costras.
¿Qué debe de hacerse después del peeling?
Después del tratamiento la higiene es inexcusable, es imprescindible la protección solar y evitar la exposición directa al sol. Cada paciente contará con un tratamiento personalizado, que puede ir desde la aplicación de cremas hasta complementos dietéticos, para mejorar el problema específico que presenta su piel. Debe seguir los consejos de su dermatólogo para evitar infecciones bacterianas, herpes, cicatrices, alteraciones de la pigmentación y alergias. En caso de que quiera maquillarse es recomendable esperar al menos 30 minutos después del peeling para que el pH de la piel se normalize. Tampoco se debe exponer a calor, saunas o realizar ejercicios físicos hasta la semana siguiente a la realización del peeling.
¿Cuáles son los efectos que cabe esperar después de un peeling?
La mejoría de la piel se nota después en 1 o 2 días con los peelings más suaves hasta 1 mes con los más intensos. El enrojecimiento cutáneo con los peelings profundos puede durar hasta 6 meses.
¿Cuáles son las complicaciones del peeling?
Son excepcionales pero pueden verse en casos muy raros reactivación de herpes latente, eritema persistente, eritema seborreico, eritema rayado en los casos de peeling con resorcinol, quemaduras, hiperpigmentación postinflamatoria, aclaración del color de la piel, infección, cicatrices, erupciones acneiformes, descamación o reacciones alérgicas por resorcinol.
¿Cuánto duran los resultados del peeling?
El número de tratamientos necesarios dependerá de la respuesta del paciente y del tipo de peeling aplicado. En los peelings medios una única aplicación es suficiente para apreciar cambios significativos. A mayor profundidad del peeling, mayor duración de los resultados, sin olvidar que el proceso de envejecimiento seguirá su curso.
¿Cuáles son las limitaciones del peeling?
El peeling químico no puede eliminar el exceso de piel ni las arrugas profundas. Las cicatrices profundas tampoco responden al tratamiento con peeling. Sin embargo existen otros procedimientos quirúrgicos como la dermoabrasión, el láser de CO2y la cirugía mediante la elevación con punch que pueden mejorar el aspecto de las mismas.
El traumatismo que el afeitado puede producir sobre la piel y sobre los folículos pilosos puede dar lugar a la llamada pseudofoliculitis de la barba. Es un problema dermatológico muy frecuente en la práctica clínica diaria y consiste en que los pelos crecen en una estructura de la piel en forma de tubo llamada folículo piloso. En la foliculitis de la barba los folículos pilosos no están orientados en forma vertical a la piel, sino que lo están de forma oblicua, de este modo , cuando se apura mucho en el afeitado, el pelo queda por debajo de la piel y al crecer no lo hace por el canal normal , sino a través de la misma, es decir, el extremo distal del folículo piloso (pelo) no sale correctamente a la superficie de la piel actuando como cuerpo extraño y dando lugar a una reacción inflamatoria.
El paciente se observa granos rojos, algunos con pus en su interior, muy pequeños, de unos 2 mm. La repetición de este proceso puede acabar dando lugar a cicatrices. Este proceso se favorece por métodos de afeitado no apropiados.
Para evitar este problema recomendamos unas medidas que detallamos en el apartado de consejos para un buen afeitado.
La pitiriasis rosada de Gibert es una dermatitis que se presenta generalmente en adolescentes o adultos jóvenes. Es muy rara en recién nacidos y ancianos, y parece ser que es ligeramente más frecuente en varones.
En su forma típica, la erupción se inicia con una única lesión con forma de placa anular de borde descamativo que asienta preferentemente en el tronco y puede alcanzar varios centímetros de diámetro. Esta lesión inicial se le llama "placa heraldo".
Va seguida en el plazo de unos pocos días de la aparición de múltiples manchas y pápulas, de menor tamaño que la lesión inicial, de coloración rosada, con tendencia a adoptar una morfología circular u ovalada y también tienen un fino collarete descamativo en su periferia. Se distribuyen, salpicadas por el tronco y raíces de los miembros, de manera simétrica. Habitualmente, la cara, las mucosas y las zonas lejanas de las extremidades, incluyendo palmas y plantas no están afectas.
En general, las lesiones tienen tendencia a distribuirse siguiendo las líneas de tensión de la piel y la morfología general puede adoptar una distribución en la espalda que se ha comparado con un árbol de Navidad.
La mayoría de los pacientes no presentan ninguna sintomatología general y las lesiones producen poco o nada picor.
Habitualmente la erupción dura entre 6 y 8 semanas (se han descrito casos de hasta 5 meses) y se resuelve por si sola sin dejar ninguna lesión residual.
Se han descrito también formas clínicas atípicas que se comportan diferente a lo descrito en alguno de sus aspectos.
Debido a que no existe ninguna prueba analítica que nos permita confirmar el diagnóstico, el diagnóstico de pitiriasis rosada de Gibert siempre se establece con menos seguridad que en los cuadros típicos.
Aunque se desconoce su causa, se sospecha desde hace años que es una enfermedad infecciosa de origen vírico, porque muchos de los casos aparecen como pequeños brotes epidémicos en comunidades cerradas (internados de colegios, cuarteles, etc.), la mayoría de los casos se agrupan en determinadas épocas del año y casi todos los pacientes presentan un único brote sin recidivas del proceso, sugiriendo que deja una inmunidad permanente después del primer episodio.
En los últimos años, la atención se ha centrado en los virus herpes humanos tipos 6 y 7, aunque hasta la fecha no se ha conseguido demostrar la presencia de DNA de estos virus ni en la sangre periférica ni en las lesiones cutáneas de pacientes con pitiriasis rosada de Gibert.
La pitiriasis rosada es un proceso que se resuelve solo, con poca sintomatología, por lo que en la mayor parte de los casos no es necesario administrar ningún tratamiento. Si produce picor se utilizan corticoides tópicos, antihistamínicos por vía oral e incluso la radiación ultravioleta B.
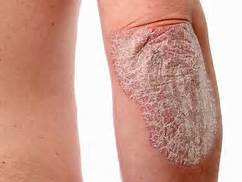
La psoriasis es un trastorno cutáneo común y crónico que afecta a personas de todas las edades. Hay diferentes tipos de psoriasis. La más común se caracteriza por placas rojas de diferentes tamaños, cubiertos con escamas secas, blanco-plateados.
La psoriasis afecta con gran frecuencia al cuero cabelludo, los codos, las rodillas y zona lumbosacra (espalda baja), normalmente ocurre en ambos lados del cuerpo en la misma área (simetría). Las uñas también están frecuentemente afectadas pudiendo presentar depresiones o estar gruesas y quebradizas.
Varios factores diferentes pueden causar recurrencias. Entre ellos cuentan:
-
El estrés emocional.
-
Lesiones en piel como cortes, quemadura severa de sol...
-
Ciertos medicamentos.
-
Varias infecciones: infección estreptocócica de la garganta, infecciones de los dientes, de la vejiga o de los riñones.
-
El clima frío, ambiente caliente y húmedo.
-
El tomar bebidas alcohólicas de una manera excesiva.
La causa exacta de la psoriasis es desconocida, pero los investigadores creen que es un trastorno hereditario.
La psoriasis es una enfermedad impredecible; a veces desaparece completamente y no vuelve nunca, pero con mayor frecuencia, la gente la padece por largo tiempo. Es difícil saber cuándo y con qué frecuencia ocurrirá una "erupción", ni cual será su severidad.
Estudios recientes han puesto de manifiesto que los pacientes con psoriasis tienes un riesgo cardiovascular aumentado y mayor comorbilidad (posibilidad de padecer otras enfermedades).
COSAS ÚTILES QUE DEBEMOS SABER.
-
Use una crema o loción humectante. Especialmente durante los meses de invierno, cuando su piel posiblemente esté seca. Esto le ayudará o controlar el prurito (picor).
-
Use un humidificador de ambiente.
-
Resuelva las situaciones de estrés.
-
Trate de no lesionarse la piel. Aunque la exposición moderada a la luz solar puede ser beneficiosa para su psoriasis, evite lo exposición prolongada a los baños de sol. Si tiene psoriasis en las manos, no use jabones fuertes ni detergentes. Además evite usar calzado o ropas ajustadas.
-
No se rasque las lesiones. Si su psoriasis "pica", trate de no rascar las lesiones ya que ello las empeorará.
Se dispone de numerosos tratamientos para controlar la psoriasis, cuya selección depende de la severidad y extensión de su erupción. Para asegurarse de recibir el beneficio máximo del tratamiento, siga las instrucciones de su dermatólogo al pie de la letra.
¿Qué es la queratosis actínica?
La queratosis actínica, también conocida como queratosis solar, se manifiesta como un pequeño bulto con escamas o con costra en la superficie de la piel. La base puede ser clara u oscura, de color marrón, rosado o rojo, o una combinación de ellos, o bien del mismo color que la piel. La escama o costra es dura, seca y áspera y se detecta más fácilmente al tacto que a la vista, palpando una superficie rugosa. En ocasiones, produce una sensación de punzadas o de sensibilidad aumentada.
La queratosis actínica puede ser la primera etapa en el desarrollo de un cáncer de la piel y, por consiguiente, se la considera una condición precancerosa de la piel. La presencia de queratosis actínica denota una lesión producida por el sol que favorece la aparición de cualquier tipo de cáncer de la piel. Generalmente evoluciona lentamente, durante años, y suele aparecer en la cara, las orejas, cuero cabelludo, el cuello, dorso de las manos y de los antebrazos, y en los labios. Su aspecto es plano en la piel de la cabeza y del cuello, y un poco abultado en los brazos y las manos. A menudo, la persona presenta más de una lesión de queratosis actínica.
Las lesiones no suelen poner a riesgo la vida si se las detecta y trata en las primeras etapas. Sin embargo, si esto no sucede, pueden aumentar de tamaño e invadir los tejidos circundantes y, en muy pocas ocasiones, pueden formar metástasis o extenderse a los órganos internos.
La queilitis actínica, es la misma lesión que aparece en los labios y puede transformarse en un carcinoma de células escamosas.
¿Qué causa las queratosis actínicas?
La exposición al sol es la causa de casi todas las queratosis actínicas. El daño que provoca el sol en la piel es acumulativo, de modo que la más breve exposición se suma a todas las que se experimenten en la vida desde la infancia. Ciertos grupos de personas presentan un mayor riesgo que otras, incluyendo las siguientes:
-
Las personas de tez clara, rubias o pelirrojas y de ojos azules, verdes o grises, corren mayor riesgo, aunque las de tez oscura también pueden desarrollar queratosis si se exponen al sol sin protección.
-
Las personas que tienen el sistema inmunológico suprimido como consecuencia de la quimioterapia contra el cáncer, del síndrome de inmunodeficiencia adquirida (SIDA) o de un trasplante de órganos, también corren un riesgo más elevado.
Algunos cálculos indican que una de cada seis personas desarrollará una queratosis actínica a lo largo de su vida. Los ancianos son más propensos que los jóvenes a desarrollar queratosis actínicas, debido a que la exposición acumulada de sol aumenta con la edad.
Tratamiento de la queratosis actínica
El tratamiento específico de la queratosis actínica será determinado por su dermatólogo basándose en lo siguiente:
-
Su edad, su estado general de salud y su historia médica.
-
El estadio de la enfermedad.
-
Su tolerancia a determinados medicamentos, procedimientos o terapias.
-
Sus expectativas para la trayectoria de la enfermedad.
-
Su opinión o preferencia.
Si se diagnostica en una etapa temprana, el tratamiento de la queratosis actínica puede incluir crioterapia (congelar la lesión), quimioterapia tópica (medicamentos contra el cáncer) u otros tratamientos.
Lesión elevada verruciforme generalmente pigmentada que aparece con el paso de los años si bien puede presentarse en cualquier edad. Tiene un aspecto verrugoso y untuoso pudiendo desprenderse parcialmente para volver a formarse. No tienen capacidad de malignización y su extirpación habitualmente se realiza mediante crioterapia o electrocoagulación.
Es una erupción facial común caracterizada por enrojecimiento (eritema), venas pequeñas (telangiectasias), episodios de enrojecimiento brusco y pasajero (flushing), hiperemia y pápulas y pústulas (granos). Suele asociar sensación de quemazón y tirantez. Suele aparecer en pacientes mayores de 30 años, predominantemente mujeres. Se recomiendan una cuidadosa selección de cosméticos y protección solar adecuada a su tipo de piel. La asociación de tratamientos tópicos y orales mejora las lesiones.
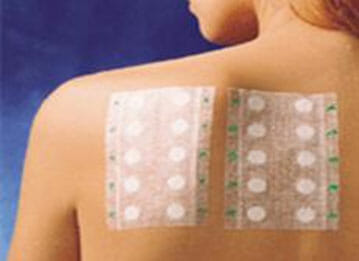
La terapia fotodinámica es un tratamiento empleado contra el cáncer que utiliza un derivado porfirínico, habitualmente el ácido metilaminolevulínico, y un tipo específico de luz para eliminar las células cancerosas. Se realiza mediante la aplicación de una crema sobre la piel que no se activa hasta ser expuesta a la luz.
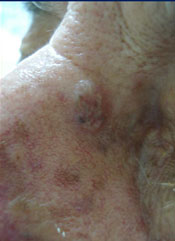 Antes.
Antes.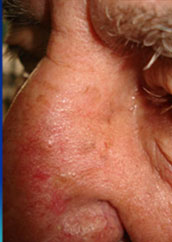 Despues.
Despues.El medicamento debe de aplicarse bajo oclusión durante un tiempo que suele ser de tres horas. Durante este periodo, se acumula más en las células cancerosas que en las normales. Después se utiliza una lámpara especial para aplicar la luz sobre la piel, donde el medicamento se vuelve activo y elimina las células cancerosas.
La terapia fotodinámica ocasiona poco daño al tejido sano y suele asociarse a una leve sensación de picor o dolor. Se utiliza primordialmente para tratar tumores sobre la piel o debajo de ella, aunque ha sido empleada para otras enfermedades dermatológicas.

La urticaria y el angioedema son un patrón de reacción de la piel caracterizadas por el picor en el caso de la urticaria y el edema en labios y párpados en el caso del angioedema. Esto se produce ante diferentes estímulos y se caracterizan por una lesión elemental, el habón o roncha.
¿Cuál es la causa de la urticaria entonces?
Normalmente la causa puede descubrirse en el 50-65% de las urticarias agudas descendiendo hasta un 20% en las urticarias crónicas donde la causa más frecuente es la idiopática o desconocida. Para algunos autores, la urticaria crónica se trata de una enfermedad autoinmune, es decir, en la que las propias defensas del individuo atacan al organismo.
¿Cómo se diagnostica la urticaria?
Habitualmente la presencia de habones rosados pruriginosos que tienden a palidecer por el centro de curso en brotes es suficiente para el diagnóstico. Esta lesión es evanescente (normalmente dura menos de 24 h.) y cambiante. Si dura menos de seis semanas se habla de urticaria aguda y si dura más, de urticaria crónica. Esta última es mas frecuente en mujeres de 20 a 40 años.
En casos especiales es preciso realizar una biopsia para completar el estudio. En estos casos se observa edema dérmico superficial en el habón y en dermis profunda o hipodermis en el angioedema. En la urticaria-vasculitis existe además una afectación inflamatoria de los vasos de la piel denominada vasculitis leucocitoclástica.
¿Qué es el angioedema?
Cuando el edema se localiza a nivel más profundo da lugar al angioedema que se manifiesta como placas edematosas de tacto infiltrado de mayor tamaño que los habones. La localización más frecuente del angioedema es en párpados, labios y genitales instaurándose en horas y tardando más de dos días en desaparecer. En el angioedema no existe picor sino tirantez o quemazón y en relación de la localización del edema puede presentar síntomas gastrointestinales como dolor abdominal, náuseas, vómitos y diarrea, síntomas respiratorios como rinorrea, estornudos, disnea y disfonía y por último, síntomas cardiovasculares como taquicardia e hipotensión por vasodilatación generalizada.
La urticaria se presenta sola en el 40% de los casos, acompañada de angioedema en el 50% de los casos. El angioedema se presenta sólo en el 10% restante.
¿Cuál es el tratamiento de la urticaria?
Dependiendo de la etiología su dermatólogo indicará el tratamiento específico para su caso, si bien los fármacos más utilizados son los antihistamínicos sedantes o no y los corticoides orales.
Las verrugas son uno de los problemas más comunes que se nos presentan a los dermatólogos en nuestra práctica clínica diaria. Se transmiten por un virus que afecta la epidermis o sea la parte superficial de la piel. Las localizaciones más frecuentes son las manos, dedos y plantas de los pies.
-
¿A QUIEN AFECTAN LAS VERRUGAS?
-
Las verrugas son más frecuentes en los niños que en los adultos. Quizás porque por lo general los niños tienen más contacto con otras personas que las padecen. También conforme van creciendo las personas, van desarrollando inmunidad (defensas) hacia las verrugas. A muchas personas nunca les salen verrugas.
-
¿SON CONTAGIOSAS LAS VERRUGAS?
-
Sí, las verrugas son contagiosas y pueden ser transmitidas de una persona a otra. Por esta razón, los dermatólogos prefieren curar a todos los miembros de una familia que tengan verrugas porque se las transmiten de unos a otros si se rascan o traumatizan. Algunas personas pueden tener cientos de ellas.
-
¿QUÉ ES UNA VERRUGA PLANTAR O PAPILOMA?
-
Es el tipo de verruga más dolorosa. Estas verrugas aparecen en las plantas de los pies y llega a medir hasta 5 centímetros de diámetro. El dolor es más fuerte cuando se encuentran en los lugares donde existe mucha presión. Estas verrugas no se abultan hacia afuera, y se hunden a cada paso, causando mucho dolor. Son más frecuentes en los pies húmedos y pueden ser transmitidas cuando las personas se bañan con los pies descalzos en duchas o vestidores públicos.
-
¿QUE TRATAMIENTO EXISTE PARA LAS VERRUGAS?
-
Si las verrugas son dolorosas, numerosas, grandes o sangran, deben de ser vistas por un médico. Hay veces que las verrugas desaparecen sin tratamiento, pero esto puede pasar después de varios años, mientras que otras nuevas se desarrollan. En general cuanto más tiempo pase y la verruga crezca más, va a ser más difícil de eliminar.
-
Existen varios tratamientos para combatir las verrugas, tales como el uso de nitrógeno líquido, el cual congela la verruga rápidamente destruyéndola y cayéndose a los varios días del tratamiento. Otro tratamiento para las verrugas es el uso de electrocirugía bajo anestesia local. Aquí la verruga se raspa con una cuchilla, después se cauteriza para detener el sangrado. Hay muchos otros medicamentos que se pueden comprar en farmacias sin receta, pero para un tratamiento más efectivo y permanente, conviene mejor visitar a un dermatólogo.
El vitíligo es una enfermedad donde las células que forman el pigmento (melanocitos) de la piel son destruidas por el propio sistema inmune dando como resultado áreas blancas e irregulares en la piel. Los sitios más comunes de pérdida de pigmento son las áreas periorificiales (ojos, boca, genitales), superficies extensoras (codos y rodillas), zonas acrales (dorso de manos y pies), pliegues del cuerpo (axilas, ingle), heridas y quemaduras y alrededor de lunares pigmentados (halo nevus o nevus de Sutton).
El vitíligo afecta al 1 % de la población y un 30% de los enfermos refieren tener otro miembro de lo familia que también lo padece. Aproximadamente la mitad de las personas que padecen esta enfermedad notan algo de pérdida de pigmento antes de cumplir 20 años.
La melanina es la sustancia que normalmente determina el color de la piel, pelo y ojos. Es un pigmento producido en las células llamadas melanocitos . Si los melanocitos no pueden formar melanina, o si su número disminuye, el color de lo piel será más claro o completamente blanco, como en el vitíligo.
No se conoce su causa pero algunas personas experimentan pérdida del pigmento poco tiempo después de sufrir estrés emocional o daños físicos, como el ocasionado por una quemadura solar.
Al inicio del vitíligo la severidad en la pérdida de pigmento es diferente en cada individuo y puede variar en extensión desde una placa a todo el cuerpo. Las personas de piel clara generalmente se dan cuenta de la pérdida de pigmento durante el verano, ya que se hace más notable el contraste entre la piel bronceada y la piel con vitíligo, mientras que las personas de piel oscura suelen darse cuenta antes. No existe forma de predecir cuánto pigmento se va o perder. Las enfermedades y el estrés pueden empeorar el curso de la enfermedad.
Consejos y Cuidados
- Debemos evitar la sequedad de la piel aplicando cremas hidratantes de forma regular adecuandolas a la zona a tratar y al tipo de piel de cada persona.
- Durante el invierno, las manos y los pies tienden a enfriarse de forma llamativa, por lo que debemos usar guantes y calcetines abrigados y evitar el frío en estas zonas.
- A pesar de que las bajas temperaturas del invierno nos inciten a ello, evite bañarse o ducharse con agua muy caliente, ya que las altas temperaturas del agua pueden dañar la piel y producir que se irrite.
- La piel seca y dañada durante el invierno puede facilitar que se produzcan pequeños cortes o heridas. Consúltelas con su dermatólogo para tratarlas de forma adecuada en caso de que se produzcan.
- En invierno deberá abrigarse para evitar el frío. Utilice tejidos naturales como el algodón (el algodón permite que el aire circule mejor entre la ropa y la piel) o lana.
- Si va a estar expuesto al sol, no olvide que a pesar de que sea invierno la radiación ultravioleta puede dañar su piel, por lo que es recomendable que utilice cremas con filtro solar y sombreros o gorros en el caso de alopecia, especialmente en las zonas de montaña donde la nieve hace efecto “espejo”, es decir de reflexión, multiplicando la radiación ultravioleta. Hoy día no se concibe un cosmético diario que no lleve protección solar, y de esta forma se aborda al mismo tiempo, la hidratación, la protección frente al sol y el efecto cosmético deseado.
- El tabaco tiene un efecto nocivo directo sobre la piel, y además restringe la circulación de la sangre a los pies, por lo que ya tiene una razón más para abandonar este hábito.
- La piel de los labios es muy delicada, así que no la olvide en el cuidado diario. Es muy fácil que los labios se resequen, agrieten y que, inclusive, sangren. Por ello, trate de tenerlos bien hidratados. En invierno es recomendable aplicar algún bálsamo labial hidratante y protector.
- Los niños y las personas de más edad son más sensibles a las temperaturas extremas. Estas normas deben ser más exhaustivas en ellos.
- El dermatólogo, especialista en piel, pelo y uñas, es el profesional adecuado y preparado para resolver los problemas de la piel y aconsejarle de forma individualizada.
- Aplicar 30 minutos antes de salir de casa, sobre la piel seca, un protector solar en cuya etiqueta se verifique que es “de amplio espectro", es decir, que filtre tanto los rayos UVA como los UVB que tenga un Factor de Protección Solar de al menos 30. Se debe evitar las horas centrales del día ( de 11 de la mañana a 3 de la tarde)
- Cantidad y textura adecuada. Hay diferentes texturas, siendo los geles o sprays los indicados para las zonas con pelo. Debe aplicarse en abundancia. La dosis teórica recomendada es de 2 mg por cm2, pero como regla práctica se recomienda aplicar una cantidad suficiente que cubra de forma homogénea. No debemos olvidar proteger también los labios.
- Protegerse también los días nublados. Una cubierta gruesa de nubes protege más que una ligera pero los rayos solares atraviesan las nubes y dado que no sentimos calor nos quemamos más fácilmente.
- Repetir la aplicación cada dos horas de exposición solar, después de meterse en el agua o de practicar ejercicio o si se ha sudado mucho. Hay productos con fórmulas resistentes al agua adecuados para realizar deportes acuáticos o nadar. Estos son: a) Water-resistant: cuando el fotoprotector no ha perdido la capacidad protectora después de 40 minutos de permanencia dentro del agua. b) Waterproof: cuando el fotoprotector actúa durante más de 80 minutos después de entrar en contacto con el agua.
- Ropa y complementos adecuados. La mejor fotoprotección es la física: una gorra o sombrero, una camiseta de algodón, preferiblemente de manga larga y color oscuro, unos pantalones, gafas de sol son los complementos perfectos para este verano.
- Fotoprotectores orales. Por su acción antioxidante, antiinflamatoria o inmunomoduladora. son una buena ayuda a nuestra inmunidad, pero de ninguna forma sustituyen a los protectores solares.
- Beber agua o líquidos para evitar la deshidratación.
- Estas normas deben ser más exhaustivas en los niños y educar con el ejemplo, ya que, se ha demostrado que las quemaduras solares durante la infancia son causa de cáncer de piel en la edad adulta. Para menores de 3 años se recomiendan cremas que sean solo de filtros físicos para minimizar el riesgo de sensibilización (alergias). Nuestra piel tiene memoria y acumula la radiación solar durante toda nuestra vida.
- Autoexploracion. Tan sólo se necesitan un par de minutos, una vez al mes, para comprobar si hay signos de cáncer de piel. Desde cuero cabelludo hasta las plantas de los pies. Es muy sencillo e, incluso, podría salvarle la vida. Una pequeña herida que no cicatriza o un lunar que cumpla los criterios ABCDE (asimetría, bordes irregulares, coloración heterogénea, diámetro superior a 6 mm y evolución con cambios importantes) debe ser revisada por un dermatólogo.
- Acuda a un dermatólogo para un diagnóstico precoz. Ante cualquier cambio importante en algún lunar o duda sobre alguna lesión cutánea consulta con un dermatólogo. El dermatólogo, especialista en piel, pelo y uñas, es el profesional adecuado y preparado para resolver los problemas de la piel y aconsejarle de forma individualizada. El pronóstico (gravedad) cambia drásticamente del momento del diagnóstico.
Los fotoprotectores también caducan: Todo compuesto químico tiene un periodo de eficacia, pero pasado un tiempo sufre, como ocurre en cualquier medicamento, una etapa de descomposición en el que pierde eficacia.
Asimismo estos productos no requieren condiciones especiales de conservación, pero una vez abiertos deben usarse en esa temporada, ya que pierden eficacia de un año para otro. No obstante, hay que tener en cuenta la fecha de caducidad y el PAO (Period after openning).
El primero es el periodo máximo en que puede emplearse con eficacia un producto determinado, se abra o no. El PAO, en cambio, es el periodo en el que el producto pierde utilidad desde el momento en que se abre. Pasado este tiempo no es que el producto sea dañino, sino que pierde eficacia.
Si por error se utiliza un protector solar caducado, “lo habitual es que pierda eficacia, pero no produce daño en la piel salvo los derivados de una protección solar inadecuada”.Así, si está caducado, no hay que utilizarlo con más frecuencia para obtener la misma efectividad, sino que “debemos desechar su uso”.
En la actualidad son múltiples los productos que forman parte de un fotoprotector y sería difícil aclarar cuál de ellos es más o menos duradero, pero en líneas generales los físicos pueden ser más duraderos que los químicos, siempre manteniendo el criterio de pérdida de eficacia al año.
En cuanto a si la textura de un protector solar es más eficaz que otro, no son factores a considerar a la hora de la caducidad. La industria prepara los productos para su conservación según el excipiente empleado.
Los consejos antienvejecimiento los podemos dividir en los inherentes al cuidado de nuestra piel y los de nuestro organismo en general.
Cuidados de la piel:
Limpieza diaria con jabones suaves no agresivos.
Hidratación con cremas adecuadas para cada textura de piel. La publicidad de cremas milagrosas, falsamente rejuvenecedoras, enturbian nuestra labor profesional. Como especialistas sólo nos guiamos por la prescripción de principios activos que hayan demostrado científicamente su beneficio en el rejuvenecimiento cutáneo como son el ácido retinoico, la vitamina C, los alfa hidroxiácidos y un corto etcétera. Eso no quita el beneficio en la hidratación y nutrición de nuestra piel de la mayoría de las cremas del mercado. La hidratación diaria con las cremas adecuadas es importante y debemos aprender de la cultura oriental que convierte los cuidados de la piel en una fuente de placer y no en una pesada obligación. Fotoprotección adecuada según fototipo de piel, hábitos y época del año. La tendencia actual es a recomendar como mínimo fotoprotectores del 25 y su reaplicación cada 2-3 horas según época del año.
Cuidados generales:
-
Dieta adecuada con verduras y frutas que según varios estudios favorecen la hidratación cutánea además de aportar antioxidantes a nuestro organismo.
-
Ingesta adecuada de líquidos.
-
Abstención de tabaco y no abuso de alcohol.
-
Ejercicio físico moderado.
-
Evitar sobrepeso, dietas inadecuadas y adelgazamientos rápidos.
-
Dormir de 7-9 horas.
-
Vida sexual adecuada.
-
Vida relajada sin stress (lo más difícil de todo).
-
Disminuya la exposición al sol desde las 11 de la mañana a las 3 de la tarde; es decir, cuando el sol es más intenso. Intente efectuar sus actividades al aire libre por la mañana temprano o al atardecer.
-
Use sombrero, camisa de manga larga y pantalones largos cuando se exponga al sol. Elija materiales bien tejidos para una mayor protección frente a los rayos solares.
-
Aplique un protector solar antes de cada exposición al sol y vuelva a aplicarlo frecuentemente, al menos cada dos horas, en el tiempo que permanezca expuesto. El fotoprotector se debe aplicar después del baño o después de una gran sudoración puesto que los productos difieren en el grado de resistencia al agua. Recomendamos fotoprotectores con un factor de protección de al menos 15.
-
Use un fotoprotector sí realiza actividades a gran altitud como escalar montañas o esquiar A mayor altitud existe menos atmósfera para absorber la radiación solar y, por tanto, el riesgo de quemadura es mayor. El sol también es más intenso cerca del ecuador donde los rayos solares contactan con la tierra más directamente.
-
No olvide usar su fotoprotector en días cubiertos. Los rayos solares son tan peligrosos para su piel los días nublados y cubiertos como los soleadas.
-
Las personas con alto riesgo de cáncer de piel (trabajadores al aire libre, especialmente de piel clara, y personas que ya han tenido cáncer de piel) deben aplicarse el fotoprotector diariamente.
-
La fotosensibilidad, un aumento de sensibilidad a la exposición solar, es un posible efecto indeseable de ciertas medicaciones, drogas y cosméticos, y de la píldora anticonceptiva. Consulte con su dermatólogo, médico de cabecera o su farmacéutico, si usa uno de estos productos, antes de exponerse a la luz solar.
-
Si usted desarrolla una reacción alérgica a su fotoprotector cambie el producto. Hay muchos en la farmacia y alguno debe irle bien.
-
Cuidado con la superficies reflectoras. La arena, nieve y el agua pueden reflejar más de la mitad de los rayos solares sobre su piel. Sentarse en la sombra no garantiza la protección para evitar una quemadura solar.
-
Evite las salas de bronceado. La luz UV emitida por los *baños bronceadores" causa quemaduras y envejecimiento prematuro y aumenta el riesgo de desarrollar cáncer de piel.
-
Enseñe a los niños a protegerse del sol desde muy pequeños El daño solar ocurre con cada exposición no protegida y se acumula a lo largo de la vida.
En caso de quemaduras solares ¿Cómo se deben de curar?
Se debe evitar la exposición al sol hasta que se cure la quemadura aguda. Los esteroides tópicos no resultan más eficaces que las compresas de agua corriente fría para aliviar los síntomas de la quemadura solar. Se deben evitar los ungüentos y lociones que contengan anestésicos locales (benzocaína) y otros fármacos sensibilizantes, dado el riesgo de dermatitis de contacto alérgica.
El tratamiento precoz de las quemaduras solares graves y extensas con un esteroide sistémico (20 a 30 mg de prednisona v.o. 2/d durante 4 d en los adolescentes y adultos) puede aliviar las molestias, aunque su uso es discutido.
Revise su piel y la de su familia 1 vez al mes. Fíjese especialmente en manchas que presenten algunos de los criterios de sospecha de malignidad:
-
Asimetría.
-
Bordes irregulares.
-
Color: múltiples o cambios.
-
Diámetro >5 mm y Dermatoscopia (valorado por un dermatólogo).
-
Evolución: cambios en tamaño, color o forma.
-
Otros: herida que no cura, sangrado, picor.
Una uña sana es lisa, sin manchas ni punteado irregular, con una pequeña lúnula blanca, fuerte y flexible. Su localización en los extremos de los dedos las somete a numerosas agresiones y traumatismos y las hace sensibles a infecciones y otros problemas:
-
Secar perfectamente las uñas. El agua deteriora la lámina ungueal y la cutícula, pudiendo resecarlas. Además la humedad favorece el desarrollo de infecciones.
-
Cortar las uñas rectas utilizando tijeras de punta roma. Se aconseja cortarlas después del baño.
-
Proteger las uñas de disolventes y detergentes agresivos. Pueden dañar la lámina ungueal.
-
Aplicar cremas hidratantes. El propósito es estimular el crecimiento ungueal, endurecerlas y suavizar las cutículas y mantenerlas sanas.
-
Abuso de esmalte. El abuso de esmalte reseca la uña y la fragiliza. El disolvente (a base de acetona) reseca la raíz de la uña.
-
Elegir zapatos anchos, cómodos y flexibles. La uña no debe estar presionada por el calzado.
-
Consulte a su especialista ante la observación de cualquier anomalía en las uñas (uñas frágiles, dolor, cambios de coloración,…)
El acné es una enfermedad que predomina en la adolescencia, pero no es exclusiva de esta edad. La expresión “ya se le pasará” para evitar cuidarse o acudir a dermatólogo es peligrosa y en muchos casos inexacta. Según la ACADEMIA ESPAÑOLA DE DERMATOLOGÍA Y VENEREOLOGÍA (AEDV) los mejores consejos para combatirlo son los siguientes:
-
Realizar una limpieza diaria correcta de la piel, como norma general no más de dos veces al día (se podrí irritar) y con un jabón suave . Secar sin friccionar . Lavar el pelo con la frecuencia necesaria para mantenerlo limpio.
-
El problema que desencadena el acné no es la suciedad, por ello no hay que obsesionarse con la higiene y convertirla a esta en una agresión excesiva.
-
No existen remedios milagrosos, ni tratamientos alternativos que superen en eficacia a los que la industria cosmética y farmacéutica comercializan y el dermatólogo prescribe.
-
El tratamiento del acné requiere constancia, pues podrá mantenerse activo meses o años. Durante ese tiempo es preciso mantener unos cuidados generales en todos los casos, además, en muchos, se deberá recurrir a cremas farmacológicas antiacnéicas y en menos habrá que plantearse tratamiento farmacológico con pastillas. En cualquier caso el acné no controlable es una situación excepcional.
-
No manipular las lesiones de acné es el mejor procedimiento para evitar las marcas. Al apretar los granos podemos transformar una lesión que iba a desaparecer en poco tiempo y sin dejar cicatrices en otra mucho más visible, más duradera y además al curarse dejará como secuela una cicatriz.
-
Utilizar cosméticos libres de aceites o no comedogénicos de marcas reconocidas.
-
Las cremas que se utilizan para tratar el acné pueden irritar la piel, este no es motivo de suspender el tratamiento, sino de espaciar su aplicación, cada dos o tres días, y casi siempre la piel de forma progresiva “aprende a” tolerar estos productos.
-
Aunque la dieta debe ser equilibrada, no hay ningún alimento que haya demostrado empeorar el acné. De cualquier manera los alimentos que habitualmente se citan, en saber popular, como agravantes del acné, en cualquier dieta bien estructurada solo deben ingerirse ocasionalmente y en pequeñas cantidades.
-
Acudir al dermatólogo, médico especialista en el tratamiento del acné, que individualizará el tratamiento, seleccionando la crema o las pastillas según el sexo, edad y tipo de acné de cada paciente.
-
Las marcas, en formas de cicatrices o zonas rojas, van a mejorar de forma notable con el paso de tiempo, por lo que muchas veces no es necesario ningún tratamiento para ellas. Cuando no desaparezcan o si queremos acelerar su mejora, disponemos de tratamientos muy eficaces mediante peelings y microdermoabrasiones y con diferente láseres, tanto las manchas rojas como las cicatrices.
La piel sensible no es un término médico, es un término coloquial para describir la piel de aquellas personas que refieren sensación de tirantez, enrojecimiento y descamación de forma espontánea o tras la aplicación de determinados productos.
Los factores externos que pueden provocar mayor sensibilidad de la piel son el clima seco y frío, la excesiva exposición al sol, la aplicación de productos que pueden irritar o que pueden producir alergias (conservantes, perfumes), el estrés, y algunos alimentos y plantas, entre otros.
Hay determinados tratamientos dermatológicos (“peelings”, dermoabrasión, láser, retinoides orales y tópicos, productos ricos en vitamina C e hidroxiácidos) que pueden producir un estado de hipersensibilidad aunque solo sea temporal.
Las personas con piel seca tienden a tener la piel más sensible y esto se hace más patente en climas secos y durante la época de invierno.
La piel de los niños y de los ancianos suele ser más sensible, en el primer caso por la falta de madurez de las estructuras de la piel, y en el segundo por la atrofia secundaria al envejecimiento.
Hay zonas especialmente sensibles como son el contorno de los ojos y el cuello.
Conviene identificar determinadas enfermedades que condicionan una piel más sensible como son la rosácea, la dermatitis seborreica y otros eccemas. El sol suele beneficiar a la dermatitis seborreica, pero no a la rosácea, aunque no hay normas establecidas.
En raras ocasiones la presencia de piel seca o que se enrojece con facilidad sin causa aparente puede deberse a una enfermedad interna, no propiamente de la piel, que debe ser investigada por el médico.
La evaluación por el dermatólogo es fundamental ya que con la interpretación de los datos que aporta el paciente, los hallazgos de la exploración física y, en algunos casos, las pruebas cutáneas, se puede llegar a identificar la causa.
El tratamiento de la piel sensible pasa en muchas ocasiones por evitar determinados productos que irritan o producen alergia, aunque en otras ocasiones se requiere un tratamiento específico en función de la causa. No puede decirse que los cosméticos con conservantes agravan el problema en todos los casos, dependen de la piel. Ingredientes como el Aloe Vera sirven para refrescar.
Las consultas al dermatólogo sobre el cuidado y mejora del aspecto del cabello son cada vez más frecuentes y hacen referencia a problemas médicos poco trascendentales desde el punto de vista vital, pero sin duda, cosméticamente importantes, como la pitiriasis, seborrea, prurito, caída de cabello, o referentes al estilismo: lavados, cambios de forma o de color.
El lavado del cabello es un acto habitual y en muchas ocasiones cotidiano. Tener el cabello limpio es la medida cosmética primordial y, en algunas ocasiones, la única necesaria para mantener el pelo bello. Tiene un claro protagonista, el champú y una triple misión:
-
Limpieza: para eliminar todos los elementos que ensucian el cuero cabelludo, como secreción grasa (seborrea), restos celulares (escamas o caspa), sudor y restos de cosméticos. Es importante que no provoque un arrastre excesivo de la grasa para mantener la defensa natural del cabello.
-
No dañar: el cabello debe quedar limpio, pero sin afectar a los distintos componentes del mismo. El ritmo de vida actual hace necesario el uso del champú a diario, siendo ésta una condición a cumplir. Pueden tener en su composición sustancias tratantes para diferentes patologías.
-
Mantener el aspecto: la misión del champú es limpiar y preparar el pelo para posteriores tratamientos y permitir un fácil peinado.
El proceso de lavado debe realizarse tras humedecer el cabello, aplicando el champú y con una suave fricción para que todo el cabello quede bien enjabonado. El enjabonado debe hacerse respetando la posición natural del cabello; es un error hacerlo enrollando el cabello en la coronilla, ya que, en este caso, el enredo es seguro y puede presentarse el fenómeno denominado “cabello en nido de pájaro” que consiste en un enmarañamiento denso del cabello que hace imposible su desenredo.
El champú se diferencia del jabón convencional en que éste no interacciona con aguas duras, queda generalmente adherido, por lo que resulta difícil de enjuagar, y deja el cabello con un aspecto mate y deslustrado.
Después del lavado es importante que se realice un buen aclarado para eliminar los restos de champú. El enjuague debe hacerse con agua abundante, dejando que caiga sobre el cabello en posición natural (debe caer por su propio peso). Es importante señalar que los champús no modifican el crecimiento del cabello; no son por tanto tratamiento para la alopecia. En segundo lugar, hoy día los champús disponibles en el mercado no dañan el cabello por lo que se pueden emplear a diario. Los cabellos que se caen en el lavado son pelos enfermos que se desprenden ante mínimos traumatismos y no consecuencia del mismo. Además, los champús no interfieren con otros procedimientos como las permanentes o los tintes.
Recomendaciones para un buen secado:
-
Usar toalla suave y presionar delicadamente sobre el cabello, siempre en posición vertical.
-
Desenredar el pelo con un peine de dientes anchos. Se ve beneficiado si se ha usado acondicionador tras el lavado.
-
Dejar que se seque de forma espontánea. En caso de tener que emplear secador no es aconsejable emplearlo con el pelo aún mojado, por lo que siempre debemos usarlo tras haber realizado un secado suave con una toalla. Siempre con cautela a la menor velocidad y temperatura posible, y siempre moviéndolo de un lado a otro.
En los pacientes que sufran continuas irritaciones en el afeitado, se debe disminuir en medida de lo posible la frecuencia. Otras medidas a tomar:
-
No apurar el afeitado, con lo que el pelo cuando crezca lo hará a través del folículo piloso. Es mejor afeitarse más a menudo que apurar mucho el afeitado.
-
La barba debe estar bien humedecida, ya que los pelos hidratados se cortan más fácilmente.
-
En vez de espuma de afeitar debe utilizarse gel o una crema de afeitar con brocha, hay que esperar unos 2 o 3 minutos para que sean más eficaces.
-
Se deben utilizar maquinillas eléctricas que corten el pelo a una distancia de 1 mm por lo menos de la superficie de la piel.
-
Quienes no deseen utilizar maquinillas eléctricas, deben enjuagar la cuchilla con agua caliente antes y durante el afeitado.
-
A veces es útil alternar el afeitado con maquinilla eléctrica y con cuchilla.
-
El afeitado debe ser siguiendo el crecimiento del pelo (a favor del pelo no en contra del mismo). Debe estirarse la piel y pasar la cuchilla de afeitar sin apretar excesivamente.
-
Después del afeitado se debe aclarar la barba con agua tibia y aplicar luego un producto hidratante. Las colonias y los masajes con alcohol no son aconsejables.
-
La fotodepilacion de la zona puede mejorar el problema.
La rosácea es una dermatitis crónica de la región facial que causa enrojecimiento y lesiones tipo acné en los adultos. Suele comenzar con episodios de enrojecimiento en mejillas, nariz, frente, mentón (sobre todo en sitios calientes) y en su progresión aparecen pequeñas venas dilatadas y lesiones que parecen de acné, incluso con pus. La causa exacta no es conocida aunque hay diferentes teorías. Esta alteración en ocasiones se acompaña de molestias oculares diversas (conjuntivitis). La cara se vuelve más sensible, irritándose casi por cualquier producto, por lo que debe atender especialmente las siguientes recomendaciones:
No se deben usar corticosteroides sobre las lesiones, pues mejoran brevemente el cuadro para luego empeorarlo considerablemente.
Evitar la exposición al sol, a fuentes de calor de cualquier tipo, al frío, viento, la estancia en lugares muy cálidos y los cambios bruscos de temperatura. Cuando la exposición al sol sea inevitable se usarán filtros solares.
Se desaconseja el consumo de alcohol, tabaco, comidas y bebidas muy calientes o especiadas, los quesos fermentados y el abuso de hidratos de carbono.
Evitar cosméticos en áreas lesionadas que no sean especialmente indicados, así como jabones u otros agentes irritantes (tónicos, perfumes, lociones del afeitado...).
En la medida de lo posible, se intentará disminuir el estrés y la ansiedad.
Es aconsejable evitar el estreñimiento y tratar otras posibles afecciones gástricas como la colonización por helicobacter pylori.
El tratamiento suele basarse en la combinación de cremas junto con tratamiento oral en ocasiones. A veces este proceso es muy duradero (meses), pero hay que considerar que sin tratamiento el proceso suele ir lentamente empeorando.
Enfermedad que cursa con la presencia de habones y/o edema (hinchazón). Se trata de un proceso reactivo a múltiples situaciones, aunque la mayoría de las veces no puede determinarse su origen. Es imprescindible, junto a un estudio causal para descartar procesos asociados, instaurar un tratamiento que asegure al paciente confort en el tiempo que dure el proceso.
Existe una serie de factores que puede agravar, de forma inespecífica, el prurito (picor) o los habones en la urticaria crónica, para lo cual debe seguir las siguientes recomendaciones:
-
Evitar el rascado, cualquier fricción o la presión (fajas, sujetadores, cinturones o ropa apretada) sobre la piel.
-
Evitar las situaciones de estrés emocional.
-
Evitar el ejercicio físico y los cambios bruscos de temperatura.
Además, algunos alimentos y medicamentos tienen la capacidad de liberar histamina, empeorando de forma inespecífica la urticaria. Es aconsejable reducir o evitar su administración y entre ellos, destacan:
-
Alimentos: Conservas, ahumados, congelados, chocolate, frutos secos, cítricos, quesos fuertes, embutidos, pescado azul, marisco, condimentos, bebidas alcohólicas y carbonatadas.
-
Medicamentos: Aspirina (AAS) y otros antiinflamatorios no esteroideos (AINES), derivados mórficos como la codeína y los contrastes radiológicos.
Asociaciones de pacientes
-
Asociación de Afectados de Psoriasis del País Vasco (APSORIASIS)
www.apsoriasis.org -
Asociación de Epidermólisis Bullosa de España. Asociación Piel de Mariposa (AEBE – DEBRA)
www.debra.es -
Asociación de Familiares y Pacientes de Dermatitis Atópica (ADEA)
www.adeaweb.org -
Asociación de Pacientes de Vitiligo (ASPAVIT)
www.aspavit.com -
Asociación Española de Enfermos de Pseudoxantoma Elástico (PXE)
www.pxe-españa.es -
Asociación Española de Ictiosis (ASIC)
www.ictiosis.org -
Asociación Española de la Enfermedad de Behçet
www.behcet.es -
Asociación Española de Nevus Gigante Congénito (ASONEVUS)
www.asonevus.org -
Asociación Española de Porfiria (AEP)
www.porfiria.org -
Asociación Madrileña de Enfermos de Lupus y Antifosfolípido (AMELYA)
www.lupusmadrid.com -
Federación Española de Lupus (FELUPUS)
www.felupus.org -
Fontilles (Trabajamos por un mundo sin lepra)
www.fontilles.org -
Asociación de enfermos con Hidradenitis Supurativa
www.asendhi.org
Apps
-
UV-DERMA: Una App para fomentar los hábitos dermosaludables frente a los efectos dañinos por el exceso de exposición al sol
http://uvderma.es/ -
Foto-Skin: La exclusiva app que ayuda a tu dermatólogo en la prevención y diagnóstico del cáncer de piel A través del autocontrol fotográfico, puedes hacer un seguimiento y estudio de tu piel, así como obtener consejos y recomendaciones personalizadas para una correcta fotoprotección. Avalada por un equipo médico de reconocido prestigio en el ámbito de la dermatología y diagnóstico del cáncer de piel.
http://fotoskinapp.com/ -
Dermomedia: (Antiguo DERMOMAP). App de pago para Smartphone y Tablet en la que se muestran las 100 enfermedades dermatológicas más frecuentes con información actualizada y resumida y lenguaje inteligible. Ideal para pacientes interesados en su enfermedad y para médicos no dermatólogos con interés en dermatología.
http://www.wakeapphealth.com/project/dermomedia/ -
Urcare: Aplicación gratuita que permite disponer de las herramientas y escalas de gravedad utilizadas en urticaria crónica. Ágil y fácil de utilizar
https://www.appbrain.com/app/urcare/com.novartis.UrCare
